两位医生连续误判,16岁男孩腹痛致死!只因看漏了这个指标


独家抢先看
病例概述:
今天要分享的病例发生在日本。一名 16 岁高中生因腹痛、呕吐和腹泻等症状前往当地医院就诊。经过初步诊断,患者被误诊为急性胃肠炎。
随后,患者症状加重,再次求医,最终被诊断为十二指肠狭窄和肠梗阻,由肠系膜上动脉综合征引起。
不幸的是,由于医疗处理不当,患者因严重脱水导致心脏停跳,最终在昏迷两周后去世。
详细情况:
初次就诊:高中生因腹痛、呕吐和腹泻等症状到医院就诊。接诊的第一位医生在血液检查中发现脱水迹象,但未能正确解读,在没有咨询上级医生的情况下,将其误诊为急性胃肠炎。
再次就诊:患者症状未缓解,次日再次到急诊就诊。第二名医生未能识别病情变化,患者被建议回家休息。
诊所就诊:患者随后到一诊所求医,诊所医生意识到病情需要紧急处理,于是患者立即返回原医院。
确诊与治疗:患者再次到原医院就诊,此时被诊断为十二指肠狭窄和肠梗阻,系肠系膜上动脉综合征。然而,由于医疗团队的处理失误,患者未能得到及时有效的治疗。由于脱水严重,患者于第二日心脏停跳,经过两周的昏迷后不幸去世。
在这个病例中,接诊的两位医生(新闻报道中提及的这两位医生为「研修医」,相当于国内的规培阶段)在没有咨询上级医生的情况下独立做出了诊断。由于经验不足,未能准确判断病情,并错误地将患者的腹痛归咎于急性胃肠炎。
随后一系列的失误导致患者未能接受及时有效的治疗,从而引发了这场悲剧。
下面就来详细梳理本病例中的「肠系膜上动脉综合征」,一起学习如何诊断鉴别。
发病基础及病因
肠系膜上动脉综合征(superior mesenterie artery sydrome,SMAS)是 由 于 肠 系 膜 上 动 脉(superior mesenterie artery,SMA)与主动脉(aorta,AO)间夹角变小,使十二指肠水平部受压 ,呈现急、慢性肠梗阻表现的临床综合征。主要表现为上腹部胀满 、腹痛 、恶心 、呕吐,严重时伴有脱水及营养不良等症状,有家族遗传倾向,又称为 Wilkie 病。
发病基础
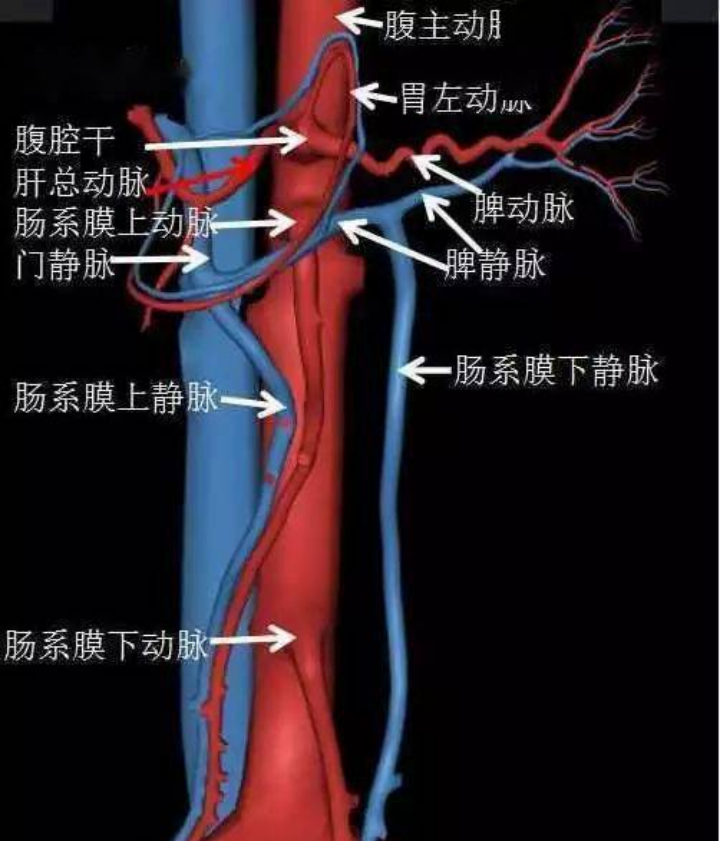
SMAS 的发病基础为 SMA、AO 及十二指肠间的解剖关系 (如下图 3)。分为先天性因素与后天性因素。
肠系膜上动脉约在第一腰椎水平起源于 AO,在立位或俯卧位时,向下向右行走于肠系膜内,于 AO 形成一锐角,并在进入肠系膜前越过十二指肠水平部。
在正常的情况下 ,十二指肠位于 AO 与 SMA 的夹角内,正常人这一夹角约为 38°~65°(注:欧美报道的夹角范围 8°~65°,我国文献报道为 25°~60°),主动脉与肠系膜的正常距离为 10~28 mm,夹角之问的间隙被肠系膜脂肪、淋巴结、腹膜等软组织充填,而十二指肠不受压。SMAS 时角度可减小到 6°~25°,主肠系膜距离减小到 2~8 mm。
图 3:腹主动脉与肠系膜上动脉的解剖关系
病因
先天因素:如 SMA 起源于 AO 的位置过低或分出时角度较小,当夹角的间隙变小(< 22°)或者宽度小于 8 mm 时,则对横过其间的十二指肠造成机械性压迫;十二指肠上升段过短或十二指肠空肠悬韧带(Treitz 韧带)过短,将十二指肠上升段悬吊固定于较高位置,使十二指肠水平部接近 SMA 和 AO 夹角间隙的根部,都可使 SMA 压迫十二指肠水平部,从而造成肠腔狭窄和梗阻。
后天因素:无论何种原因导致夹角过小均可引起 SMAS:
① 体质虚弱或慢性消耗性疾病,如肿瘤性恶病质 、脑血管中风、瘫痪、严重风湿性关节炎、慢性心功能不全、AIDS、肿瘤等;
② 多发性损伤,广泛性烧伤,脑和脊髓的损伤;
③ 饮食紊乱引起的严重体重损失、吸收不良综合征、神经性厌食;
④ 特殊疾病手术后状态,如肥胖外科手术,食管手术,腹主动脉瘤修复术,腹主动脉瘤修复术后,腹主动脉瘤修复术后 合并创伤性肠系膜动静脉瘘,脊柱侧凸手术,结肠手术后等;
⑤ 局部病理因素,如肠系膜根部新生物、主动脉夹层、创伤性 SMA 动脉瘤 、腹壁松弛、消化性溃疡病变、结缔组织疾病 、回肠纵轴压迫综合征、巨大真菌性腹主动脉瘤引起压迫 ;
⑥ 医源性因素, 如外科脊柱矫形手术后、食管癌术后胃十二指肠牵拉上移等;
⑦其他因素,如妊娠时腰椎体的负荷增加、甲亢、脊柱过度前凸、青春期身高生长过快而体重相对比例失衡 、家庭暴力、 心理障碍因素等。
具有迷惑性的临床表现
临床表现取决于十二指肠压迫的原因和程度,大多数患者常常抱怨腹部慢性不舒服。SMAS 任何年龄均可发病,先天性原因以青少年、瘦长体型的中青年女性或长期卧床者多见。
青少年常为急性起病 ,以餐后腹痛、呕吐为主要症状,可反复发作。SMAS 的典型症状与部分十二指肠梗阻相似,包括恶心、呕吐、腹痛、早期饱腹感和导致体重减轻的厌食。大多数人不止一种症状,但最常见的是腹痛、呕吐和恶心。
与 SMAS 相关的疼痛常被描述为餐后胃痛,可通过俯卧位、膝胸位或左侧侧卧位缓解。因为这些体位都能减少小肠肠系膜在主肠系膜角度的张力,从而减轻症状。
症状表现
急性 SMAS:相对较少见,多为医源性和外源性创伤所致。如在脊柱侧凸手术后第 1 周出现,可能与脊柱前突而使 AO 和 SMA 的夹角减小有关。发作时的症状与慢性 SMAS 相似,但程度、体征明显且严重。如不及时诊疗,病人会因激烈呕吐而出现消化道出血等并发症。严重烧伤后因高消耗发生的 SMAS 通常在 2 周后出现 SMAS 症状。
慢性 SMAS:病程长,表现为明显消瘦,与餐后上腹胀痛、 恶心、呕吐等慢性肠梗阻症状相似。腹痛常在饭后站立或坐位时出现,但呕吐后或进食后转为胸膝位或左侧卧位可缓解症状。部分 SMAS 病人可合并其他系统症状,如经过治疗,症状未缓解,需考虑合并其他疾病。
如何诊断及鉴别
应从询问病史开始。典型的临床症状是饮食后长期反复的上腹部绞痛,伴腹部胀满、打嗝、恶心、呕吐。呕吐常在饭后 2~3 h 或夜间发生。饭后站立或坐位易发生。
呕吐物可含胆汁和未消化食物。呕吐后症状暂时缓解。如感觉想吐,通过改变姿态为俯卧或左侧卧位,症状会缓解。查体无特征性表现,可有上腹部饱满、压痛、轻度肌紧张,但并无反跳痛。
借助辅助检查可做进一步诊断。
消化道造影
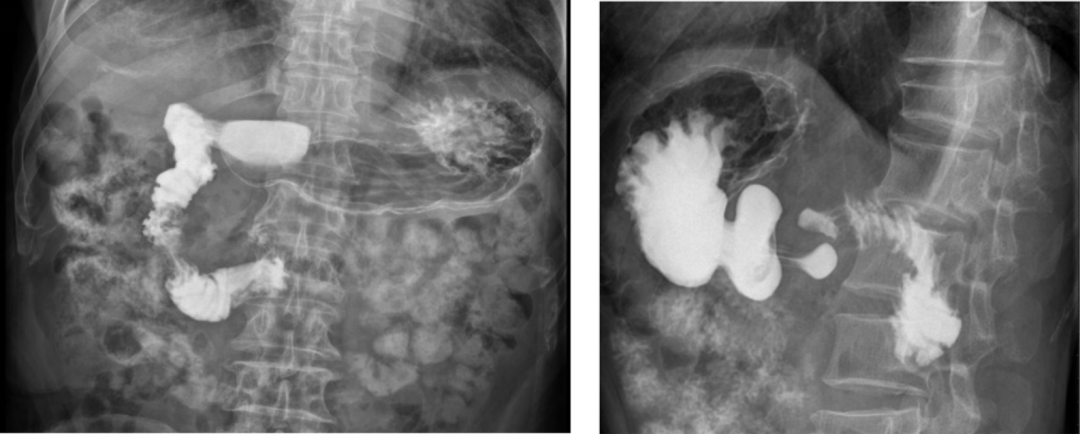
其在 SMAS 诊断中占较重要地位,有其特征性。较典型的消化道造影表现如下:
① 造影剂通过十二指肠水平或升段时受阻,出现「笔杆征」压迹 ;
② 胃腔扩大,幽门管可通过造影剂;
③ 梗阻以上十二指肠肠段扩张,并出现反复强烈的逆向蠕动波,或顺、逆蠕动交替,造影剂可反流入胃内;
④ 造影剂可滞留在胃十二指肠,延迟排空;
⑤ 在俯卧或胸膝位时 ,造影剂易通过。
图 4:左图肠系膜上动脉综合征上消化道钡餐造影仰卧位;右图肠系膜上动脉综合征上消化道钡餐造影侧卧位。
腹部超声检查
具有无创、经济,具备特有的影像特征,清晰显示 SMA 与 AO 的关系。其特征表现如下:
① AO 与 SMA 夹角 < 15°
② 十二指肠显示「斗形」或「葫芦形」;
③ SMA 与 AO 夹角内的十二指肠,在饮水后蠕动时,肠管横断面最大宽度 < 10 mm;
④ 十二指肠降段扩张,内径 > 30mm。
有研究可应用胃窗超声可更好的进行诊断。胃窗超声造影声像图既可以观察到夹角大小,而且还可以实时观察贲门、胃壁蠕动和幽门、十二指肠全段的活动状态,能够很好识别十二指肠水平部梗阻及反流,对于不同原因引起的十二指肠通过不顺畅能做出很好的提示性诊断。
一般来说,AO 与 SMA 夹角角度 < 22°(有的是 < 25°),主动脉与肠系膜的距离 < 8 mm 提示 SMAS。
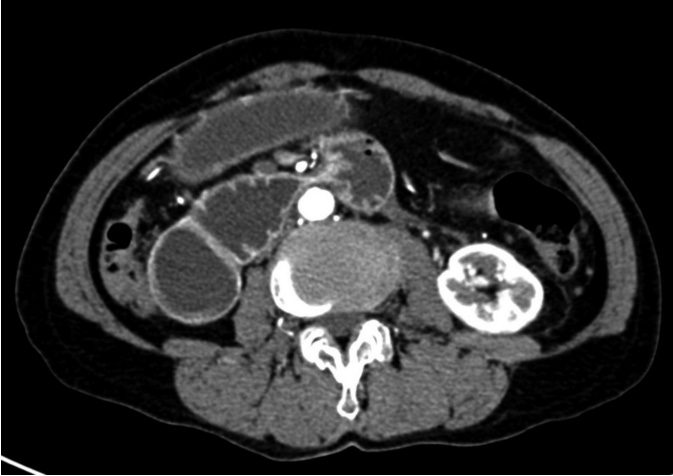
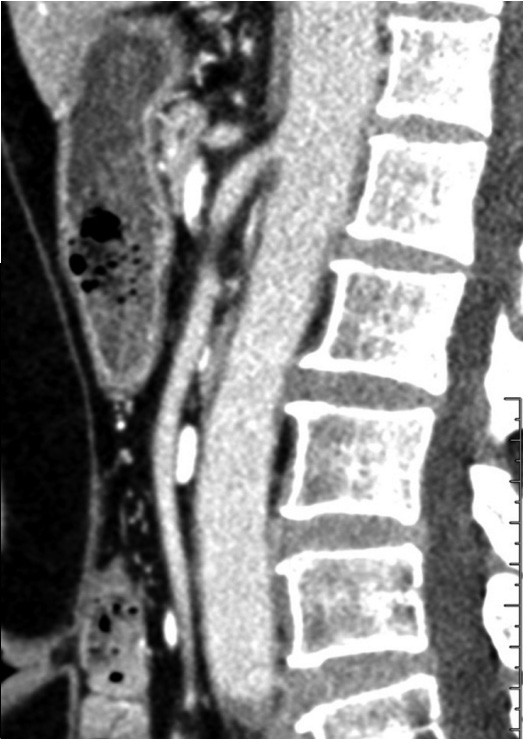
腹部 CT
诊断 SMAS 准确率较高。CT 增强后的三维重建可清晰显示 SMA、AO 和十二指肠三者的关系,同时确认是否有 SMA 对十二指肠的压迫,排除其他疾病。目前认为 CT 或 CTA(CT 血管造影)检查是诊断 SMAS 的首选方法,CTA 的价值在于增强后进行血管三维重建,可精确显示 SMA 和 AO 之间的角度,并能明确 SMA 对于十二指肠的压迫,同时排除肿瘤 、胰腺水肿渗出等非血管性压迫病变。
图 5:肠系膜上动脉综合征 64 排螺旋 CT 横断位示肠系膜上动脉压迫十二指肠水平部。
图 6:肠系膜上动脉综合征 64 排螺旋 CT 矢状位示肠系膜上动脉与腹主动脉夹角变小、间距变窄。
内镜检査
包括胃镜检查和超声内镜检査。胃镜通常只能到达十二指肠降段,所以很难直接诊断,但可显示消化道内的情况,排除其他疾病。超声内镜检查可观察消化道内情况,还可显示 SMA 与 AO 角度、十二指肠受压原因,对诊断儿童以及体质量指数正常或下降病人,是一种实用且迅速的检查方法。
腹部磁共振检查
对腹腔组织的分辨率高于 CT 检查,显 示十二指肠的压力状况,且磁共振血管的成像可显示 SMA 与 AO 的关系。准确率与以往的血管造影相似。其还有无创、 无辐射等优点,但缺点是费用高、检査时间长、体内金属异物影响显像等,一般不作为首选检查方法。
血管造影检查
可准确显示 SMA 与 AO 的关系,但检查相对专业,对操作有很高的要求,通常不作为常规检查。
总结:上消化道钡餐检查和血管造影相结合曾被认为是 SMAS 的明确诊断方式。但随着检查技术的进步如 CT 血管造影等出现,能够明确诊断 SMAS 的标准也将随之改变。
鉴别诊断
包括多种其他原因引起的腹痛。
特别是,SMAS 应与肠系膜上动脉样综合征区分开来,SMA 样综合征的症状是由全身性十二指肠扩张引起的,而不是继发性十二指肠压迫。
SMA 样综合征最常见的病因是混合性结缔组织疾病 (如系统性硬化症、硬皮病),可导致十二指肠肌萎缩、十二指肠蠕动减少和大十二指肠发育。
十二指肠蠕动减少的其他原因包括糖尿病、胰腺炎、皮肌炎、系统性红斑狼疮、黏液水肿、淀粉样变性、肌强直性营养不良和慢性特发性假性肠梗阻等。
鉴别诊断可进一步扩大到肠易激综合征、消化性溃疡、胃炎、十二指肠炎、裂孔疝、胆石症、梗阻 (粘连性、肿瘤性)、内脏神经病变、卟啉症和腹腔血管动脉瘤。在儿童中,SMA 样综合征与胰腺环状、十二指肠网或狭窄、十二指肠前门静脉、十二指肠重复、旋转不良和十二指肠手术史有关。
最终,SMAS 的诊断需要高度的临床怀疑,并且通常是排除性诊断。
小儿肠系膜上动脉压综合征如何治疗?
小儿肠系膜上动脉压综合征首次发病或反复发作初期,因未明确诊断等原因,多采用保守治疗。
保守治疗措施包括:禁食、胃肠减压,维持水、电解质和酸碱平衡及营养支持治疗,可改善患儿临床症状,提高生活质量。营养支持以肠内营养为首选。初期经鼻空肠管的肠内营养减轻病人的临床症状,改善营养状况,增加腹腔脂肪含量,增加 SMA 与 AO 角度,缓解十二指肠的水平部梗阻。
对因心理因素造成的 SMAS,如神经性厌食、长期慢性梗阻导致的抑郁等,有时还需介入心理治疗和综合治疗,包括治疗前的心理评估、营养支持,治疗过程中同时抗焦虑、抗抑郁等心理治疗介入,从而达到缓解心理因素给进食带来恐惧的目的,同时解除解剖学十二指肠梗阻,避免因心理因素造成疗效不佳或症状反复。日常活动时可腹带加压防止内脏下垂,加强腹肌锻炼,纠正脊柱前凸等。
对于病程长,症状重,十二指肠中重度扩张者以及经非术治疗无效者,应考虑予以手术治疗。手术的目的是解除十二指肠梗阻,恢复肠道通畅,并尽可能地去除原发病因。
一般而言,肠系膜上动脉综合征的死亡率并不高,该病例中高中生的死亡有着一系列巧合般失误从而导致不可挽回的后果。
临床工作中,遇到女性、大一点的儿童、青少年,尤其是体重轻、有快速减肥史,消瘦,腰椎前凸过度、较大的手术等,有反复腹痛,且腹痛随体位改变表现不同的时候,要考虑到 SMAS 可能,及时收住院并行相关检查以明确诊断。
参考文献
[1] von Rokitansky C. Lehrbuch der Pathologischen Anatomie. Vienna: Braumuller; 1861:187.
[2] Lee TH, Lee JS, Jo Y, et al. Superior mesenteric artery syndrome: where do we stand today? J Gastrointest Surg. 2012;16:2203-2211.
[3]倪佳祺 综述,吴卫泽审校. 肠系膜上动脉综合征的诊断与治疗策略.外科理论与实践,2021,26(4):370-372.
[4] 刘景雁,郭永华,肖保军,等.胃窗超声造影在小儿肠系膜上动脉综合征中的诊断价值分析.解放军医药杂志,2022,34(5):51-54.
“特别声明:以上作品内容(包括在内的视频、图片或音频)为凤凰网旗下自媒体平台“大风号”用户上传并发布,本平台仅提供信息存储空间服务。
Notice: The content above (including the videos, pictures and audios if any) is uploaded and posted by the user of Dafeng Hao, which is a social media platform and merely provides information storage space services.”